
PLACEBO, I PROBLEMI SCIENTIFICI, ETICI E REGOLAMENTARI
Scritto da Redazione il . Pubblicato in Salute e Sanità.
Dopo le medicine alternative o complementari (CAM), è giusto affrontare il tema dell’effetto placebo.
Su Wikipedia leggiamo che per effetto placebo si intende una serie di reazioni dell’organismo ad una terapia, non derivanti dai principi attivi insiti nella terapia stessa, ma dalle attese dell’individuo.
LE INDAGINI SULL’ EFFETTO PLACEBO a cura di Alessandro Longo*
In altre parole, l’effetto placebo è una conseguenza del fatto che il paziente, specie se favorevolmente condizionato, si aspetta, o crede che la terapia funzioni, indipendentemente dalla sua efficacia “specifica”. Molti terapisti “alternativi”, in bona fide, in base ai successi clinici che ottengono, insistono per un riconoscimento ufficiale delle CAM da essi praticate, ma si stupirebbero nel sapere che il placebo (equivalente all’acqua pura o ad una zolletta di zucchero) riesce a migliorare o curare patologie anche molto impegnative e di natura non solo psicosomatica, ma anche organica (artriti, reumatismi, ulcera, verruche, e altro ancora), attraverso meccanismi biochimici che hanno del miracoloso e sono sempre meglio studiati e man mano chiariti dalla scienza ufficiale.
Infatti, il meccanismo alla base dell’effetto placebo è ancora scarsamente conosciuto, a meno di voler ricorrere a interpretazioni esoteriche che tanto piacciono a santoni e imbonitori. Molti terapeuti, e non solo quelli alternativi, ignorano ad esempio che non tutti i placebo sono di pari efficacia anche nella stessa situazione patologica: il placebo, oltre che sotto forma di un farmaco “fasullo”, può avere le sembianze di una raccomandazione terapeutica. Spesso una semplicissima iniezione di soluzione fisiologica, una terapia manuale o, ancora, il conforto di una persona amata o di un sacerdote può portare sollievo vero, verificabile e in alcuni casi duraturo. Spesso è su questo effetto spontaneo dell’organismo che fanno affidamento molti medici, sia alternativi che convenzionali.
L’effetto placebo si basa molto sulle convinzioni del paziente: più si è convinti dell’efficacia della cura, meglio l’organismo risponderà!
Quando un atto terapeutico ha luogo in ambienti ricchi di atmosfera (un tempio religioso pieno di elementi suggestionanti, la saletta a luci soffuse e con musica di sottofondo durante un massaggio ayurvedico), o quando ci si avvale di apparecchiature (un diafanoscopio acceso, un apparecchio per la pressione, un esame endoscopico o ecografico, una risonanza magnetica o una TAC) l’effetto placebo può potenziarsi e risultare maggiore di quello che affiora in situazioni o ambienti meno suggestivi.
Ebbene, proprio le aspettative, assieme al condizionamento psicologico, sono ingredienti fondamentali dell’effetto placebo come di ogni atto terapeutico, convenzionale o alternativo che sia.Infatti, qualunque trattamento medico ha una componente, minoritaria o preponderante, legata all’effetto che la psiche ha sul corpo, l’effetto placebo, appunto.
Per questo è importante riuscire, nei test, ad identificare l’entità di questo effetto per poter definire con certezza quale sia l’efficacia di un farmaco o di un trattamento: non basta che migliori le condizioni di un paziente, deve migliorarle più di un placebo. Se un preparato attenua il mal di testa, uno stato d’ansia, una crisi asmatica, o una sindrome mestruale, prima di accettare fantasiose interpretazioni esoteriche o soprannaturali bisogna prendere in considerazione anche l’effetto placebo! Questo è il motivo per cui i test seri sui farmaci vengono sempre fatti “a doppio cieco”, contro placebo, senza che né i pazienti né i medici siano consapevoli della distribuzione.
L’effetto placebo è particolarmente stupefacente, poi, in malati che vengono sottoposti ad un intervento chirurgico. Per comprendere appieno le potenzialità di questo fenomeno e per sorprendersi di meno di alcuni meravigliosi risultati e delle guarigioni miracolose sbandierate dai sostenitori delle CAM, è interessante soffermarsi con qualche dettaglio sulle “dimensioni” della placebo-chirurgia [(sham surgery) [*1]. È chiaro che un’operazione da una parte suscita istintivo timore, ma dall’altra crea anche grandi attese, perché nessuno si fa operare se non crede fermamente nell’efficacia dell’atto chirurgico.
La chirurgia è, nel suo complesso, un potente simbolo di guarigione: nell’aneddotica comune dei film, se il dottore dice che l’operazione è andata bene, ci si attende a breve un happy ending, con il paziente che esce sano dall’ospedale abbracciato dai suoi cari.
Il semplice ingresso in una sala operatoria sembra dunque in grado di produrre effetto placebo, anche prolungato nel tempo. Ha recentemente destato stupore, nell’ambiente medico, la notizia di diversi pazienti con dolori addominali, curati completamente dal loro disturbo attraverso l’asportazione dell’appendice o della cistifellea, che sono però risultate perfettamente sane e non infiammate nell’analisi post-operatoria. Che cosa provocava quei disturbi? E perché i disturbi sono spariti, asportando un tessuto sano?
Un altro caso eclatante riguarda gli interventi chirurgici cardiaci con l’uso del laser per la cura di infarto ed angina pectoris. Sono stati fatti temerari test contro placebo: per verificare la validità della tecnica è stato condotto uno studio in doppio cieco con laser contro placebo, su 300 pazienti, di età media 65 anni.
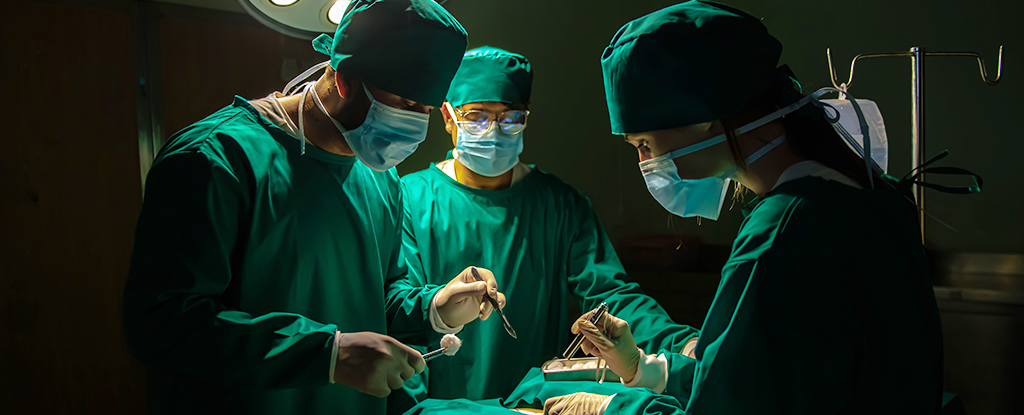 Per tutti i pazienti la procedura (anestesia, cateterismo fino al ventricolo sinistro del cuore) è stata inizialmente la stessa, ma sui cardiopatici sottoposti a chirurgia placebo (sham surgery) non si è attuato alcun intervento con il laser.
Per tutti i pazienti la procedura (anestesia, cateterismo fino al ventricolo sinistro del cuore) è stata inizialmente la stessa, ma sui cardiopatici sottoposti a chirurgia placebo (sham surgery) non si è attuato alcun intervento con il laser.
Risultato: un terzo dei pazienti è migliorato in modo significativo, senza distinzione di trattamento, ed addirittura con gli strumenti di indagine si è riscontrata una percentuale lievemente maggiore di guarigioni nel gruppo placebo. Quindi, in questo caso, l’effetto placebo ha funzionato meglio della chirurgia! Un simile risultato ottenuto a Lourdes avrebbe fatto gridare al miracolo!
In letteratura medica esistono anche articoli che riportano studi controllati in doppio cieco condotti con trattamento di chirurgia artroscopica contro placebo in pazienti affetti da patologie del ginocchio: anche in questi casi l’intervento, condotto secondo due diverse modalità, non è risultato più efficace dell’intervento simulato.
Va detto, però, che anche l’effetto placebo dipende fortemente dall’abilità, dall’esperienza e soprattutto dal carisma dell’operatore, e tutti questi fattori possono giocare un ruolo molto importante e talora decisivo nel risultato della operazione sham.
Per comprendere casi come questi, l’ambiente medico ha iniziato a studiare a fondo la sham surgery, scontrandosi, però, con problematiche varie, incluse quelle delicatissime di natura etica, relative all’uso di operazioni placebo negli studi controllati riguardanti i pazienti operati (*2).
Una cosa, infatti, è fornire una zolletta di zucchero invece di un farmaco, ben altro è sottoporre ad un intervento chirurgico “fasullo” un paziente, con tutti i rischi aggiunti che questo comporta. In realtà, in molti dei casi descritti in letteratura, i pazienti non erano stati informati a dovere, e questi studi, oggi, non sarebbero approvati da alcun Comitato Etico. Di fatto però, dopo la pubblicazione dei risultati, molte tecniche operatorie sono state completamente abbandonate. E per fortuna! Senza quegli studi, numerosi pazienti sarebbero stati sottoposti ad un’anestesia generale, alla sezione della cute e alle attività invasive dell’operazione, senza avere la garanzia di alcun beneficio.
Inoltre, un confronto contro placebo dovrebbe doverosamente essere sempre condotto come procedura standard prima del diffondersi di qualunque terapia, giacché un “successo di pubblico” può essere decretato da fattori molto diversi da quelli che solo contano, e cioè l’efficacia e la sicurezza nell’interesse del paziente.
Queste segnalazioni, comunque, fanno riflettere e insegnano a evitare interpretazioni semplicistiche e sicurezze indebite, quando si valuta l’efficacia clinica di una qualsiasi terapia. E spingono soprattutto il paziente a esigere di venire informato in modo esauriente e dettagliato prima di accettare di sottoporsi ad una procedura chirurgica o comunque invasiva, e ciò tanto più quanto più la patologia risulta oggettivamente poco rilevante.
Questa è una pregiudiziale invalicabile di qualunque trattamento medico, sia convenzionale che alternativo ed ancor più nel caso di chirurgia: è importante che il cosiddetto consenso del paziente sia veramente e esaurientemente informato e che siano esplicitati non solo i benefici ma anche i rischi potenziali, sia del previsto atto chirurgico che della sua mancata attuazione.
 Molto indicativo al riguardo è il problema recentemente sollevato da una “nuova” terapia per il morbo di Parkinson.
Molto indicativo al riguardo è il problema recentemente sollevato da una “nuova” terapia per il morbo di Parkinson.
Questa nuova strategia non farmacologica prevede l’innesto nel cervello di cellule staminali fetali, previa perforazione della scatola cranica. Queste cellule embrionali, denominate dopaminergiche, agirebbero in quanto capaci di proliferare e quindi di produrre un significativo incremento di dopamina, alla cui riduzione principalmente si attribuiscono i sintomi neuromuscolari del Parkinson. Ebbene, gli stessi chirurghi che avevano ipotizzato l’efficacia di questa terapia intracranica hanno attuato, pochi anni dopo, uno studio contro placebo ed in doppio cieco su 34 pazienti. Il risultato complessivo, non significativamente a favore del trapianto, ha indotto negli autori il sospetto che i risultati potessero in gran parte essere dovuti al solo effetto placebo, concludendo che l’innesto di cellule staminali fetali come terapia del Parkinson non trovava giustificazione clinica.
Quindi, con questo studio, gli stessi proponenti del trattamento medico hanno verificato che esso non aveva efficacia, e hanno abbandonato la loro teoria. Che grande differenza rispetto ai sostenitori dell’omeopatia e di molti altri trattamenti alternativi! In conclusione, la prossima volta che i fedeli fautori delle CAM si sentiranno offesi a veder paragonare le loro tecniche al placebo, farebbero bene a riflettere un momento, alla luce delle evidenze che abbiamo solo sommariamente e parzialmente descritto. Dovrebbero anche trarre insegnamento da questi scienziati, che sono sempre pronti a mettere in dubbio le proprie convinzioni, ancorché corroborate da anni di redditizia pratica chirurgica.
Così avanza la scienza! Affermare che le medicine alternative agiscono come placebo, quando è ottimale il rapporto medico-paziente, non è “offendere” le CAM e i loro adepti, ma quasi il contrario: paragonare queste pratiche al placebo è quasi un complimento. Queste considerazioni fanno riflettere e insegnano a evitare interpretazioni semplicistiche e sicurezze indebite quando si valuta l’efficacia clinica di una qualsiasi terapia, e spingono soprattutto il paziente a esigere di venire informato in modo esauriente e dettagliato prima di accettare di sottoporsi ad una procedura chirurgica o comunque invasiva.
 *Alessandro Longo, Ingegnere e Dirigente,
*Alessandro Longo, Ingegnere e Dirigente,
– Docente presso l’Università “Guglielmo Marconi”,
– Conferenziere e Relatore in Italia e nel mondo su
argomenti scientifici, filosofici e letterari/
– Opinionista sul quotidiano “L’Avanti” con articoli
dal 2006, poi raccolti nel libro “IMBY -Opinioni
ben lontane dai fatti”, nonché coautore con la
moglie Marinella di alcuni libri anche autobiografici – sandro.longo@libero.it
[*1] La sham surgery, o intervento chirurgico simulato, coinvolge la somministrazione di un intervento che simula la procedura reale, ma senza effettuare alcun cambiamento fisico sostanziale nel paziente. Questo significa che il paziente pensa di aver subito un intervento chirurgico completo, ma in realtà gli è stata praticata solo una procedura minima o nulla. Questa simulazione è fondamentale per confrontare l’efficacia di un trattamento chirurgico reale con un controllo placebo, spesso utilizzato in studi clinici per ridurre il bias nei risultati.
[*2] Nonostante la sham surgery sia una pratica accettata in ambito scientifico, suscita anche preoccupazioni etiche significative. Alcuni critici sostengono che esporre i pazienti a un intervento chirurgico simulato senza un reale beneficio potenziale possa essere ingiustificato, specialmente quando coinvolge rischi per la salute o effetti collaterali. Tuttavia, i sostenitori della sham surgery argomentano che è essenziale per migliorare la validità scientifica degli studi e per garantire che i trattamenti chirurgici siano efficaci e sicuri.
[Is angioplasty in patients with stable coronary artery disease only a placebo? Absolutely not].
- Di Mario C, Chiriatti N, Stolcova M.G Ital Cardiol (Rome). 2018 Nov;19(11 Suppl 2):12S-13S. doi: 10.1714/3019.30156.
- Frank, S., Kieburtz, K., Holloway, R., Kim, S. Y.H. (2005). “What is the risk of sham surgery in Parkinson disease clinical trials? A review of published reports”. Neurology 65: 1101-1103
- Master, Z., McLeod, M., Mendez, I. (2007). “Benefits, risks and ethical considerations in translation of stem cell research to clinical applications in Parkinson’s disease”. J. Med. Ethics 33: 169-173
- Kim, S. Y. H., Frank, S., Holloway, R., Zimmerman, C., Wilson, R., Kieburtz, K. (2005). „Science and Ethics of Sham Surgery: A Survey of Parkinson Disease Clinical Researchers”. Arch Neurol 62: 1357-1360
- Winslow R., “Placebo study questions effectiveness of laser heart treatment”. Wall Street Journal, 19 October2000
- Moseley JB, O’Malley K, Petersen NJ, Menke TJ, Brody BA, Kuykendall DH, Hollingsworth JC, Ashton CM, Wray NP. “A controlled trial of arthroscopic surgery for osteoarthritis of the knee”. New England Journal of Medicine 2002;347:81-8.
- Tenery R, Rakatansky H, Providence RI, Riddick FA Jr, Goldrich MS, Morse LJ, O’Bannon JM III, Ray P, Smalley S, Weiss M, et al.. “Surgical “Placebo” Controls”. Annals of Surgery: 2002; 235:303-307.
- Stolberg SG (April 25, 1999). “Sham Surgey Returns as a Research Tool”. The New York Times.
http://www.nytimes.com/library/review/042599surgery-ethics-review.html.
- Leon M.B., Baim D.s., Moses J.W. et al., “A randomized blinded clinical trial Comparing percutaneous laser myocardial revascularization vs placebo in patienys with refractory coronary ischemia”, comunicazione presentata all’American College of Cardiology, 2000


















